Fortschreiten der Erkrankung aufhalten: Rechtzeitige Diagnose von Rheuma wichtig
Rheuma, mit vollem medizinischen Namen als Rheumatoide Arthritis bezeichnet, ist eine Gelenkserkrankung, die durch Entzündungsprozesse ausgelöst wird. Unbehandelt führt sie zu Schmerzen und Funktionseinschränkungen der Gelenke und einer starken Einschränkung der Lebensqualität. Um die Zerstörung der Gelenke aufzuhalten, ist eine rechtzeitige Diagnose der Erkrankung und eine umfangreiche Behandlung von großer Bedeutung.
Wie häufig ist die Rheumatoide Arthritis?
In Deutschland sind etwa 0,5 bis 1 Prozent der Bevölkerung von einer Rheumatoiden Arthritis betroffen. Bei Frauen tritt die Erkrankung doppelt so häufig auf wie bei Männern, meist im Alter zwischen 55 und 64 Jahren. Bei Männern hingegen beginnt die Erkrankung am häufigsten im Alter von 65 bis 75 Jahren. In den letzten Jahren hat die Häufigkeit von Neuerkrankungen in Deutschland abgenommen.
Schon innerhalb der ersten zehn Jahre, nachdem die Erkrankung aufgetreten ist, treten ohne Behandlung deutliche Funktionseinschränkungen der betroffenen Gelenke auf, die für Patienten eine große Belastung und einen Verlust von Lebensqualität darstellen.
Was ist die Rheumatoide Arthritis?
Die Rheumatoide Arthritis ist eine Autoimmunerkrankung. Das heißt, dass das Immunsystem den eigenen Körper als fremd erkennt, sich gegen ihn richtet und schädigt. Der genaue Auslöser für diese Umorientierung des Immunsystems ist bei der Rheumatoiden Arthritis noch nicht bekannt. Man geht davon aus, dass eine genetische Komponente an der Entstehung der Krankheit beteiligt ist. Kommen zu einer solchen genetischen Disposition dann auslösende Faktoren aus der Umwelt, kann eine Autoimmunerkrankung ausgelöst werden. Auslösende Faktoren, sogenannte Triggerfaktoren, sind zum Beispiel Infektionen mit verschiedenen krankmachenden Erregern (Pathogenen).
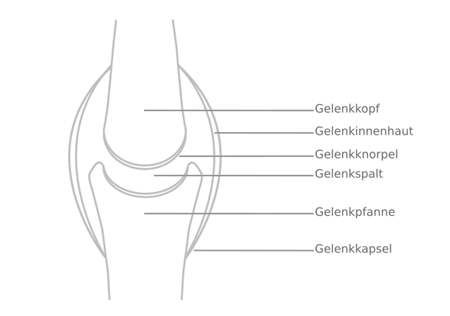
Abb.1: Aufbau eines Gelenks (Selbst erstellte Abbildung)
Die Aktivität des Immunsystems richtet sich bei der Rheumatoiden Arthritis vor allem gegen die Gelenke. Die Gelenkshaut (Synovia) und der Gelenkknorpel werden durch die Immunzellen angegriffen, es entsteht eine Entzündung innerhalb des Gelenkes, die es schädigt. Die natürliche Gelenkshaut wird als Reaktion auf die Entzündung nach und nach durch eine verdickte Schicht von Bindegewebe, dem sogenannten Pannus, ersetzt. Die normale Funktion der Gelenke wird durch die Pannusbildung stark beeinträchtig. Je mehr Zeit vergeht, desto steifer und funktionsloser werden die betroffenen Gelenke.
Was sind die Symptome der Rheumatoiden Arthritis?
Die Rheumatoide Arthritis kann entweder plötzlich beginnen oder nach und nach an Stärke zunehmen. Zu Beginn tritt eine schmerzhafte Schwellung der betroffenen Gelenke auf. Typischerweise sind davon zunächst kleine Gelenke, am häufigsten Handgelenke, Fingergelenke oder Zehengelenke betroffen. Ein charakteristisches Symptom der Rheumatoiden Arthritis ist eine sogenannte Morgensteifigkeit von Gelenken, die nach dem Aufwachen eintritt und mehrere Stunden anhalten kann. Morgensteifigkeit bedeutet, dass sich Gelenke schwerfällig anfühlen und nur schwer zu bewegen sind. Größeren Gelenke sind seltener und meist erst nach längerem Fortschreiten der Krankheit (Krankheitsprogression) betroffen.
Neben Gelenken sind auch Sehnen und Schleimbeutel von den Entzündungsprozessen betroffen. Hier kommt es durch die Aktivität des Immunsystems zu Schmerzen, Schwellungen und Gleitstörungen.
In fortgeschrittenen Stadien der Krankheit ist die Zerstörung von Gelenken häufig im Röntgenbild sichtbar. Fehlstellungen von Gelenken können entstehen, die nach ihrem Aussehen benannt werden:
- Schwanenhals-Deformität
- Knopfloch-Deformität
- Z-Linien-Deformität
- Rheumaknoten
- Und einige weitere, z.B. eine Ulnardeviation (Abweichung hin zur Elle) der Finger
Auch die Halswirbelsäule kann bei einer Rheumatoiden Arthritis mitbetroffen sein. Bei etwa der Hälfte der Patienten bilden sich im Krankheitsverlauf Instabilitäten oder Kompressionen der Halswirbelsäule aus.
Die Anzahl der betroffenen Gelenke ist sehr unterschiedlich und kann von Person zu Person variieren. Fingergelenke sind bei fast allen Patienten mit Rheumatoider Arthritis von der Krankheit betroffen.
Wie stellt der Arzt die Diagnose Rheumatoide Arthritis?
Das American College of Rheumatology (ACR) hat eine Reihe von Klassifikationskriterien erstellt, die für die Diagnose „Rheumatoide Arthritis“ erfüllt sein müssen (Tabelle 1). Sind mindestens vier der sieben Kriterien gleichzeitig vorhanden oder werden im Verlauf der Krankheit erfüllt, kann der Arzt die Diagnose „Rheumatoide Arthritis“ stellen.
| Kriterium | Dauer des Bestehens |
|---|---|
| Morgensteifigkeit der Gelenke von mindestens 60 Minuten | Mindestens vier bis sechs Wochen |
| Gelenksentzündung an mindestens drei Gelenkregionen | Mindestens vier bis sechs Wochen |
| Gelenkentzündung der Hand- und/oder Fingergelenke | Mindestens vier bis sechs Wochen |
| Symmetrische Schwellung von Gelenken beider Körperhälften | Mindestens vier bis sechs Wochen |
| Auftreten von Rheumaknoten | Einmalig |
| Auftreten von Rheumafaktoren im Blut | Einmalig |
| Auftreten Rheuma-typischer Veränderungen im Röntgenbild | Einmalig |
Tab.1: Diagnosekriterien der Rheumatoiden Arthritis
Wenn diese Kriterien erfüllt sind und der Arzt die Diagnose „Rheumatoide Arthritis“ stellt, sollte sofort mit einer Behandlung der Erkrankung begonnen werden.
Wie verläuft die Rheumatoide Arthritis?
Bei etwa zehn bis zwanzig Prozent der Patienten, die die Kriterien des American College of Rheumatology erfüllen, heilt die Erkrankung von selbst wieder aus.
Bei den meisten Patienten verläuft die Erkrankung in Schüben mit hoher Entzündungsaktivität. Zwischen den Schüben stellt sich eine Besserung ein, zum Teil und vor allem in frühen Krankheitsphasen sind die Symptome zwischen den Schüben gänzlich abwesend. Bei einem Teil der Erkrankten verläuft die Rheumatoide Arthritis in der sogenannten chronisch progredienten Form. Das heißt, die Gelenkschädigung tritt kontinuierlich und fortschreitend ohne Pausen auf.
Wie wird die Rheumatoide Arthritis behandelt?
Die Therapie der Rheumatoiden Arthritis verfolgt zwei Ziele. Zum einen soll durch eine Behandlung der Schmerzen und der Schwellungen eine Verbesserung der Lebensqualität der Patienten erreicht werden. Darüber hinaus soll durch eine Therapie der vermehrten Entzündungsaktivität verhindert werden, dass es zu langfristigen Folgeschäden kommt.
Im Wesentlichen wird die Therapie in vier Kategorien aufgeteilt (Abbildung 2), die unterstützende Therapie, Therapie mit Basistherapeutika (sogenannten Disease Modifying Antirheumatic Drugs, DMARDs), Therapie mit Immununterdrückern (Immunosuppressiva) und neue, experimentelle Therapien mit sogenannten Biologika.
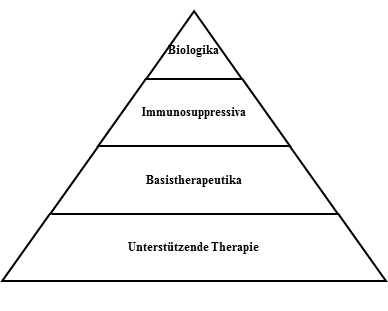
Abb.2: Therapie der Rheumatoiden Arthritis
1) Unterstützende Therapie
Neben der medikamentösen Therapie der Rheumatoiden Arthritis ist es wichtig, der Funktionseinschränkung der Gelenke durch Sport- und Physiotherapie zu begegnen. Außerdem soll eine umfangreiche Aufklärung über die Krankheit helfen, diese besser zu verstehen und den Umgang mit der Erkrankung zu erleichtern. Zu der unterstützenden Therapie zählt auch die medikamentöse Therapie der Schmerzen, die durch die Rheumatoide Arthritis ausgelöst werden. Hierzu kommen vor allem sogenannte nicht-steroidale Antirheumatika (NSAR) zum Einsatz, zu denen unter anderem Ibuprofen und Paracetamol zählen.
2) Basistherapeutika
Die Basistherapeutika sind eine große Gruppe von Medikamenten, die allesamt die Aktivität des Immunsystems beeinflussen und somit ein Fortschreiten der Erkrankung aufhalten sollen. Zu den Basistherapeutika, die auch als Disease Modifying Antirheumatic Drugs (DMARDs) bezeichnet werden, zählen unter anderem das Chloroquin (ein Antimalaria-Medikament) und das Auranofin.
3) Immunsuppressiva
Die Immunsuppressiva unterdrücken ebenfalls die Aktivität des Immunsystems. Deshalb werden sie manchmal mit dem DMARDs zusammengefasst. Zu den wichtigsten Immunsuppressiva in der Therapie der Rheumatoiden Arthritis zählen Methotrexat, Azathioprin, Leflunomid und Cyclosporin A.
4) Biologika
Biologika sind im Labor hergestellte Antikörper, die sich gegen bestimmte Ziele im Körper richten. Man erhofft sich von ihnen eine gezielte Therapie der auslösenden Faktoren vieler Erkrankungen mit möglichst wenigen Nebenwirkungen. Die Biologika, die zur Therapie der Rheumatoiden Arthritis verwendet werden, richten sich vor allem gegen zwei Moleküle aus dem Körper: dem TNF-alpha und dem IL-1-Rezeptor. Präparate heißen Etanercept, Infliximab, Adalimumab (Anti-TNF-alpha Antikörper) und Anakinra (Anti-IL-1-Rezeptor Antikörper).
Der Umfang der Therapie wird je nach Stärke und Ausprägung der Rheumatoiden Arthritis und dem Erfolg vorheriger Therapien angepasst. Vielen Patienten kann durch die umfangreiche Therapie der Beschwerden geholfen werden und das Fortschreiten der Krankheit eingeschränkt werden. Mit den neuen Biologika stehen nun auch Therapien zur Verfügung, um Patienten mit schwerer Rheumatoider Arthritis zu helfen, bei denen bisher jeder Therapieversuch erfolglos geblieben ist.
Quellen:
Schneider, M., Lelgemann, M., Abholz, H. H., Caratti, R., Flügge, C., Jäniche, H., ... & Specker, C. (2007). Interdisziplinäre Leitlinie Management der frühen rheumatoiden Arthritis: www. leitlinien. rheumanet. org. Springer-Verlag. Link: http://dgrh.de/fileadmin/media/Praxis___Klinik/Leitlinien/2011/gesamt_ll_ra_2011.pdf, aufgerufen am 13.02.16
Genth, E. (2002). Rheumatoide Arthritis. Laboratoriums Medizin, 26(3‐4), 130-136. Link: https://onlinelibrary.wiley.com/doi/abs/10.1046/j.1439-0477.2002.02025.x (Abstract, voller Text nur mit speziellem Zugang abrufbar), aufgerufen am 13.02.16
Herold, G. (2001). Innere Medizin-Ausgabe 2014.
Aletaha, D., Neogi, T., Silman, A. J., Funovits, J., Felson, D. T., Bingham, C. O., ... & Combe, B. (2010). 2010 rheumatoid arthritis classification criteria: an American College of Rheumatology/European League Against Rheumatism collaborative initiative. Arthritis & Rheumatism, 62(9), 2569-2581. Link: https://onlinelibrary.wiley.com/doi/epdf/10.1002/art.27584, aufgerufen am 13.02.16
Wichtiger Hinweis: Dieser Artikel beinhaltet lediglich allgemeine Hinweise und Beschreibungen zum Thema Rheuma. Er eignet sich nicht zur Selbstdiagnose oder -behandlung und kann einen Arztbesuch auf keinen Fall ersetzen.


