Laktoseintoleranz beeinflusst unsere Ernährungsgewohnheiten immer nachhaltiger
In Asien und Afrika sind überwiegende Teile der Bevölkerung laktoseintolerant. Auch in Europa tritt diese Erkrankung, die durch einen Defekt des Enzyms Laktase ausgelöst wird, häufig auf. Man geht davon aus, dass in Deutschland etwa fünfzehn bis zwanzig Prozent der Bevölkerung an einem solchen Enzymdefekt leiden. Die Laktoseintoleranz ist eine Erkrankung, die unsere Ernährungsgewohnheiten immer nachhaltiger beeinflusst und die auch im Zusammenhang mit der Lebensqualität eine immer größere Rolle spielt. Was genau ist Laktoseintoleranz, wie wird sie ausgelöst und wie kann man sie behandeln?
Was ist Laktoseintoleranz?
Der Milchzucker Laktose ist ein sogenanntes Disaccharid. Das bedeutet, dass er sich aus zwei kleineren Zuckermolekülen, nämlich Glukose und Galaktose, zusammensetzt. Da der Körper solche zusammengesetzten Zucker nur schwer aufnehmen kann, müssen sie vorher in ihre Bestandteile aufgetrennt werden. Bei der Laktose geschieht das in einem Teil des Dünndarms, dem sogenannten Jejunum. Das Enzym Laktase greift die Bindung von Glukose und Galaktose an und spaltet sie.
Fehlt das Enzym Laktase oder ist es in geringeren Menge vorhanden, kann die aufgenommene Laktose nicht vollständig gespalten werden. Sie gelangt durch den Dünndarm in den Dickdarm, der von einer großen Anzahl an Bakterien besiedelt ist. Diese Bakterien, die wichtig für die Funktion des Darms, des Immunsystems und viele weitere Vorgänge im Körper sind, werden von Medizinern als physiologische Darmflora bezeichnet. Laktose, die den Dickdarm erreicht, wird durch viele dieser Bakterien abgebaut. Dabei entstehen Gärungsprodukte wie Wasserstoff, Kohlenstoffdioxid und Fettsäuren. Die Anhäufung dieser Stoffe führt zu den typischen Symptomen der Laktoseintoleranz.
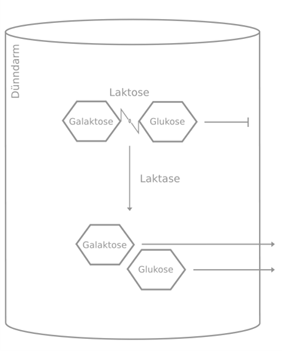
Abb.1: Abbau der Laktose
Ein Laktasemangel, der nicht zu den Symptomen einer Laktoseintoleranz führt, wird als Hypolaktasie („Zu wenig Laktase“) oder Laktosemaldigestion bezeichnet.
Was ist der Auslöser einer Laktoseintoleranz?
Generell unterscheidet man zwischen der primären (angeborenen) und der sekundären (erworbenen) Laktoseintoleranz.
Bei der primären Laktoseintoleranz entsteht der Mangel an Laktase durch einen genetischen Defekt. Wissenschaftler haben bestimmte Gene identifiziert, die bei diesem Prozess eine wichtige Rolle spielen. Sie sind entweder von Geburt an Defekt (kongenitaler Laktasemangel) oder ihre Aktivität verringert sich mit zunehmendem Alter (primärer adulter Laktasemangel).
Beim primären adulten Laktasemangel beginnt die Abnahme der Laktaseaktivität bereits im Säuglingsalter. Bei den meisten Patienten ist die Aktivität im späten Jugend- oder jungen Erwachsenenalter dann fast vollständig eingeschränkt und die Symptome einer Laktoseintoleranz bilden sich aus.
Die sekundäre Laktoseintoleranz kommt zustande, wenn die Schleimhaut des Dünndarms durch andere Erkrankungen Schaden nimmt. Sie kann dann ihrer natürlichen Funktion nicht mehr nachgehen und das Enzym Laktase nicht mehr ausreichend produzieren. Erkrankungen, die zum Auftreten einer sekundären Laktoseintoleranz führen können, sind zum Beispiel Morbus Crohn mit Beteiligung des Jejunums oder eine Infektion des Darms mit Krankheitserregern (infektiöse Enteritis).
Was sind die Symptome einer Laktoseintoleranz?
Kohlenstoffdioxid (CO2), das beim Abbau von Laktose durch Darmbakterien entsteht, führt zu starken Blähungen. Die kurzkettigen Fettsäuren, die ebenfalls beim Abbau von Laktose entstehen, ziehen Wasser aus dem umliegenden Gewebe in den Darm und führen somit zu Durchfall (Diarrhö). Diese Beschwerden gehen oft mit Bauchschmerzen, Unwohlsein und Übelkeit einher und treten mit einiger Zeitverzögerung nach dem Verzehr von laktosehaltigen Nahrungsmitteln auf. Die Stärke der Beschwerden ist von Patient zu Patient unterschiedlich. Deshalb ist auch die Belastung, die Patienten durch eine Laktoseintoleranz empfinden, sehr unterschiedlich und führt dazu, dass manche Patienten dennoch Milchprodukte zu sich nehmen, andere hingegen ganz auf deren Verzehr verzichten.
Wie stellt der Arzt die Diagnose Laktoseintoleranz?
Eine direkte Untersuchung von Gendefekten, die eine Laktoseintoleranz auslösen können, ist sehr aufwändig und teuer. Deshalb versucht man in der Diagnostik der Laktoseintoleranz die Abbauprodukte zu nutzen, die bei der Verarbeitung von Laktose durch Darmbakterien anfallen. Wasserstoff (H2), der bei dieser Verarbeitung entsteht, kann durch Messgeräte in der Ausatemluft bestimmt werden.
Bei diesem als H2-Atemtest bezeichneten Verfahren werden dem Patienten 25 g Laktose oral verabreicht. Nach 30, 60 und 90 Minuten wird die Konzentration von H2 in der Ausatemluft gemessen. Liegen diese gemessenen Konzentrationen über dem Normalwert und treten gleichzeitig die Symptome einer Laktoseintoleranz auf, kann der Arzt die Diagnose Laktoseintoleranz stellen.
Im Rahmen einer Darmspiegelung können auch Schnitte aus der Dünndarmschleimhaut entnommen (Dünndarmbiopsie) und die Aktivität der Laktase in diesen Schnitten untersucht werden.
Wenn der H2-Atemtest positiv ausfällt, können in Absprache mit dem Arzt genetische Untersuchungen durchgeführt werden, um die genaue Ursache der Laktoseintoleranz zu erfahren.
Gibt es andere Erkrankungen, die bei Patienten mit Laktoseintoleranz häufiger auftreten?
In Studien konnte gezeigt werden, dass bis zu 60 Prozent der Patienten mit einer Laktoseintoleranz auch Störungen in der Aufnahme von Fruchtzucker (Fructose) zeigen. Eine solche Störung kann dazu führen, dass die Symptome der Laktoseintoleranz trotz strenger Einhaltung einer laktosefreien Diät bestehen bleiben.
Auch ein Zusammenhang zwischen Laktoseintoleranz und dem Auftreten von Osteoporose wurde beschrieben. Ärzte führen diese Tatsache vor allem auf die verminderte Aufnahme von Milchprodukten zurück, die reich an Calcium und Vitamin D sind.
Wie wird eine Laktoseintoleranz behandelt?
Bei der Behandlung der Laktoseintoleranz müssen die verschiedenen Auslöser der Erkrankung beachtet werden. Die sekundäre oder erworbene Laktoseintoleranz kann in manchen Fällen durch eine Behandlung der auslösenden Erkrankung geheilt oder abgeschwächt werden, wenn sich die Schleimhaut des Dünndarms regeneriert.
Die primäre Laktoseintoleranz wird durch genetische Defekte ausgelöst. Deshalb ist eine Behandlung der Ursache (kausale Therapie) heutzutage noch nicht möglich. Die einzige Möglichkeit, eine primäre Laktoseintoleranz zu behandeln, sind diätische Maßnahmen. Nachdem bei Patienten eine Laktoseintoleranz diagnostiziert wurde, sollte eine ausführliche Ernährungsberatung durch einen qualifizierten Arzt oder Ernährungsberater erfolgen. Dieser kann Patienten helfen, ihre Ernährung so anzupassen, dass sie laktosefrei oder möglichst laktosearm ist.
| Nahrungsmittel | Laktosegehalt pro 100 g |
|---|---|
| Buttermilch | 44 g |
| Nougat | 25 g |
| Milchschokolade | 9,5 g |
| Milch | 5 g |
| Frischkäse (50%) | 3,5 g |
| Fertigwurstwaren | 1 – 4 g |
| Butter | 0,5 g |
Tab. 1: Laktosegehalt verschiedener Nahrungsmittel
Die Menge an Laktose, die von Patienten verarbeitet werden kann, hängt von der Aktivität der Laktase ab. Deshalb ist es möglich, dass sich manche Patienten vollkommen laktosefrei ernähren müssen, andere hingegen durchaus gewisse Mengen an Laktose zu sich nehmen können. Patienten, die wenig Milchprodukte zu sich nehmen, sollten auf eine ausreichende Zufuhr von Calcium und Vitamin D (vergleiche: Vitamin D - Mangel) achten, zum Beispiel in Form von Nahrungsergänzungsmitteln. Dies sollte allerdings mit dem Arzt oder Ernährungsberater abgesprochen werden.
Laktoseintoleranz ist eine Erkrankung, die viele Menschen in Deutschland und der Welt betrifft. Die einzige Möglichkeit, diese Erkrankung zu behandeln, ist eine Umstellung der Ernährung. Durch die große Zahl an laktosefreien Produkten wird Betroffenen geholfen, diese schwierige Umstellung zu meistern und trotzdem ein größtmögliches Maß an Lebensqualität zu erhalten.
Siehe auch:
Vitamin D - Mangel
Quellen:
Vesa, T. H., Marteau, P., & Korpela, R. (2000). Lactose intolerance. Journal of the American College of Nutrition, 19(sup2), 165S-175S. Link: http://www.tandfonline.com/doi/abs/10.1080/07315724.2000.10718086#.VswunJPhCCQ (Abstract, voller Text nur mit speziellem Zugang abrufbar), aufgerufen am 22.02.16
Terjung, B., & Lammert, F. (2007). Laktoseintoleranz: neue Aspekte eines alten Problems. Dtsch Med Wochenschr, 132, 271-275. Link: https://www.researchgate.net/profile/Frank_Lammert/publication/245680432_Laktoseintoleranz_Neue_Aspekte_eines_alten_Problems/links/553bb85c0cf29b5ee4b87c40.pdf, aufgerufen am 22.02.16
Harrison's principles of internal medicine. Vol. 2. New York: McGraw-Hill Medical, 2008.
Lomer, M. C. E., Parkes, G. C., & Sanderson, J. D. (2008). Review article: lactose intolerance in clinical practice–myths and realities. Alimentary pharmacology & therapeutics, 27(2), 93-103. Link: https://onlinelibrary.wiley.com/doi/epdf/10.1111/j.1365-2036.2007.03557.x, aufgerufen am 22.02.16
Wichtiger Hinweis: Dieser Artikel beinhaltet lediglich allgemeine Hinweise und Beschreibungen zum Thema Laktoseintoleranz. Er eignet sich nicht zur Selbstdiagnose oder -behandlung und kann einen Arztbesuch auf keinen Fall ersetzen.


